Все о прививке АКДС
. От каких болезней делают, когда и сколько раз в жизни, как переносится
Первая эффективная вакцина АКДС против коклюша, дифтерии и столбняка появилась в США в 1949 году. Ее разработали врач-бактериолог Перл Кендрик, доктор Грейс Элдеринг из Департамента здравоохранения штата Мичиган и доктор Маргарет Питман из FDA [1]. В СССР вакцинацию АКДС начали в конце 1950-х. Одним из главных создателей противококлюшного компонента вакцины стала врач Маргарита Захарова. Широкое внедрение прививки по странам Союза в 1962 году помогло в первое десятилетие снизить заболеваемость коклюшем более чем в 20 раз [2]. По статистике Всемирной организации здравоохранения (ВОЗ), в 2023 году 84% детей в мире были привиты вакциной АКДС. В России показатель достигал 97% [3].
В 2023-м, после снятия ограничений в связи с пандемией COVID-19, в России произошел резкий всплеск заболеваемости коклюшем. Инфекцию выявили у более 53 тыс. человек. Из них 92% — дети до 17 лет. Для сравнения, в 2022 году коклюш выявили всего у 3186 человек [4]. РБК Life рассказывает, что нужно знать о вакцинации АКДС и как к ней подготовиться.
Содержание
От чего прививка АКДС
АКДС — это адсорбированная цельноклеточная вакцина против коклюша, дифтерии и столбняка. Препарат представляет собой жидкость белого цвета с сероватым или желтоватым оттенком. АКДС входит в число неживых вакцин: возбудитель коклюша в ней убит, а токсины возбудителей дифтерии и столбняк обезврежены. В России препарат производит компания «Микроген».
Одна доза вакцины содержит 0,5 мл жидкости. В ее состав входят:
- дифтерийный анатоксин — 15 флокулирующих единиц (Lf);
- столбнячный анатоксин — 5 единиц связывания (ЕС);
- инактивированная коклюшная суспензия — 10 млрд коклюшных микробных клеток;
- гидроксид алюминия — не более 0,55 мг;
- формальдегид — не более 50 мкг;
- тиомерсал (только в препаратах с консервантом) — от 42,5 до 57,5 мкг [5].
В каком возрасте и сколько раз ставится АКДС
Согласно Национальному календарю профилактических прививок, в России вакцинацию против коклюша, дифтерии и столбняка проводят в первый год жизни ребенка в три этапа с интервалом в полтора месяца. Сокращать интервалы запрещено. Первое введение вакцины происходит в три месяца, второе — в возрасте 4,5 месяца, третье — в полгода.
Ревакцинация полагается полуторагодовалым детям. В дальнейшем вакцинируют только препаратами от дифтерии и столбняка: их вводят в возрасте 6–7 лет, затем в 14 лет и после этого — каждые десять лет жизни [6].
Вакцина АКДС защищает от инфекций, которых отличает высокая летальность: коклюш, дифтерия, столбняк. В настоящее время наблюдается невысокая смертность от коклюша, тем не менее эта инфекция очень опасна для детей до двух лет, а заболевшие страдают от изнуряющего кашля, который бывает настолько выраженным, что может приводить даже к переломам ребер. В прошлом году мы (в России) не сталкивались со случаями дифтерии, но нужно иметь в виду, что за счет миграции и туризма эту инфекцию могут привезти из эндемичных регионов, например некоторых стран Азии и Африки. Столбняк также может стать причиной летального исхода. Вакцина — средство для защиты от этих инфекций, и им нужно пользоваться.

Отложить вакцинацию — значит, подвергнуть ребенка возможности заражения. Риск летального исхода от коклюша на первом году жизни крайне высок. Вероятность поствакцинальных осложнений гораздо ниже, чем шанс получить инфекцию.

АКДС защищает от коклюша, дифтерии и столбняка
Куда делают АКДС и как вводится вакцина
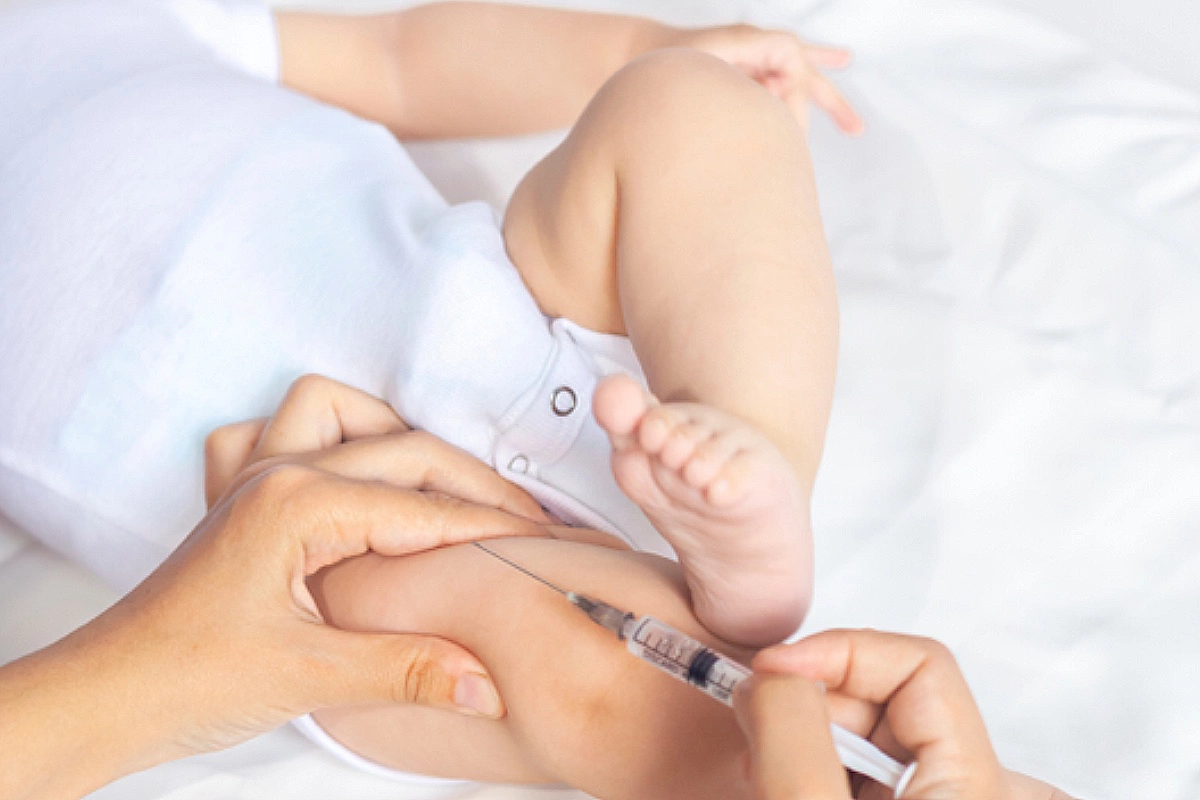
Перед применением ампулу с препаратом встряхивают для получения однородной жидкости. Место укола протирают спиртовой салфеткой. Вакцину вводят в область бедра внутримышечно. Детям старше года прививку делают в плечо.
После вакцинации нужно пару минут подержать чистую спиртовую салфетку на месте укола.
Родителям рекомендуют оставаться в медицинском учреждении с ребенком в течение получаса после прививки: в случае развития быстрых аллергических реакций малышу окажут квалифицированную помощь.
Противники вакцинации распространяют ложные сведения о том, что прививки, в частности АКДС, могут привести к развитию ряда заболеваний у детей, например аутизма. В ряде исследований ученые доказали, что вакцинация никак не связана с аутизмом [7].
Недостоверная информация уже несколько десятилетий блуждает на просторах интернета. Люди, которые ее распространяют, имеют очень ограниченные представления о медицине и о тех инфекциях, с которыми они, к сожалению, могут столкнуться.
Существует миф, что консерванты в вакцинах приводят к тяжелым последствиям при введении в организм. Такие опасения ничем не обоснованы. Это доказывают десятилетия применения вакцин и проведенные исследования. Никакой связи между вакцинацией и аутизмом нет. У них совершенно разные механизмы.

В начале 2000-х в некоторых источниках писали, что отдельные вакцины способны быть триггером для многих состояний, в том числе для откатов в развитии и детского аутизма. Этот миф развеяли научным путем. Ни одно исследование не подтвердило случаи нарушения психомоторного развития у ребенка после АКДС.
Вакцина АКДС — неживая, поэтому, несмотря на ее антигенный состав, воздействие на иммунитет минимальное. Происходит имитация, или моделирование, инфекционных процессов внутри человека. Поствакцинальный иммунитет слабее постинфекционного, но все же является защитным.
После прививки можно мыться, но в первые дни не следует долго находиться в воде и распаривать место введения вакцины. Также не нужно вводить в прикорм новые продукты.

Как подготовиться к прививке АКДС
Специальной подготовки перед прививкой АКДС не требуется. Главное условие для вакцинации — чтобы ребенок был здоров. Перед проведением процедуры важно исключить контакты с инфекционными больными [8].
В случае если ребенок заболел перед прививкой, вакцинацию нужно отложить. Прививку АКДС можно ставить через четыре недели после перенесенного острого заболевания, а если у ребенка был простой насморк — через две недели. Хронические заболевания не являются противопоказанием для вакцинации, однако перед прививкой необходимо добиться как минимум четырехнедельной ремиссии.
Предварительно педиатр должен осмотреть ребенка, измерить ему температуру и опросить родителей.
Перед прививкой ребенка должен осмотреть врач
Противопоказаниями к вакцинации АКДС у ребенка являются:
- прогрессирующие заболевания нервной системы;
- наличие афебрильных судорог в анамнезе;
- сильная реакция организма на предыдущее введение вакцины АКДС: повышение температуры тела до 40 ℃ и более, отек более 8 см в диаметре на месте укола.
Аллергические реакции в виде незначительных кожных проявлений или кашля не являются противопоказанием к вакцинации.
Ни одна вакцинация не проходит без предварительного осмотра врачом-педиатром, терапевтом или семейным врачом. Тем не менее дополнительного обследования перед прививкой не требуется. Врач, к которому пациент приходит на прием перед проведением вакцинации, принимает решение, можно ли вакцинировать его сегодня или нет.
Из основной подготовки я бы назвала моральный настрой себя и ребенка на то, что будет происходить. Если реакция на предыдущие вакцинации вызвала тревогу у мамы, перед прививкой необходимо проконсультироваться с педиатром на предмет приема антигистаминных или иных препаратов.
Отставание ребенка от сверстников в развитии не является противопоказанием к прививке. Наоборот, у детей с подобными проблемами риск заражения инфекцией выше. В случае необходимости ребенка направляют к неврологу, и врачи принимают коллегиальное решение о возможности проведения вакцинации.

Последствия АКДС
В целом дети переносят вакцинацию АКДС нормально, без выраженных последствий. Возможные побочные эффекты прививки:
- повышение температуры тела, отек, гиперемия, общее недомогание, боль в месте введения препарата — более чем у 1 из 100 пациентов;
- инфильтрат — более чем у 1 из 1 тыс. пациентов;
- судороги на фоне высокой температуры, случаи пронзительного крика, крапивница, отек Квинке, анафилактический шок — приблизительного у одного из 10 тыс. пациентов [5].
Вакцина АКДС может вызывать умеренные побочные эффекты. Кратковременные местные реакции и общие проявления — покраснение или болезненность в месте инъекции, повышение температуры тела до 38 ℃, недомогание, раздражительность. Это ответная реакция организма на введение вакцин. Такое состояние длится недолго и проходит в течение нескольких дней.
В отдельных случаях могут проявиться аллергические реакции и судороги при повышении температуры тела. В данном случае прививка будет не причиной, а только провоцирующим фактором. После любого судорожного приступа нужно сразу обратиться к врачу.

Последствия перенесенной иммунизации — слабость, подъем температуры тела, отказ ребенка от груди, отек в месте введения — протекают как минимум в первые два дня после прививки и не носят специфического характера.
Если более двух суток после прививки температура держится выше 38 ℃ или в месте введения вакцины происходит абсцедирование, нужно обратиться к врачу. Он осмотрит ребенка, при необходимости пропишет жаропонижающее средство или определенную мазь.
Вероятность последствий перенесенной иммунизации увеличивается с нарастанием кратности введения. Обычно после первых двух введений их не возникает. Чаще бывают последствия после третьего введения и ревакцинации. Это нормально.

Если высокая температура держится дольше двух дней после прививки, нужно обратиться к врачу
АКДС и Пентаксим
Пентаксим — это адсорбированная ацеллюлярная (бесклеточная) вакцина против коклюша, дифтерии, столбняка, полиомиелита и гемофильной инфекции. Препарат изготавливают во Франции. Пентаксим имеет более широкое действие по сравнению с вакциной АКДС: он содержит в себе вещества для профилактики пяти заболеваний.
Ацеллюлярную вакцину Пентаксим дети переносят легче, чем АКДС с цельноклеточным коклюшным компонентом. По данным клинических исследований, самые частые побочные действия вакцины — раздражительность (24,1%), покраснение (13,4%) и уплотнение (12,5%) на месте укола. Эти явления проходят самостоятельно и не требуют обращения к врачу.
В редких случаях при ревакцинации возможны анорексия, нервозность, нарушения сна, рвота, диарея, анафилактические реакции, повышение температуры до 40 ℃ [9].
В вакцине Пентаксим клетки отсутствуют. Там содержатся только антигены, которые необходимы для вакцинации и приобретения иммунитета. Пентаксим является более безопасной вакциной по сравнению с АКДС, но иммунитет после АКДС держится дольше. Вакцины взаимозаменяемы, их можно комбинировать.

Какую вакцину выбрать для прививки, решает врач
АКДС и АДС-М
АДС-М — дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов. В отличие от АКДС, АДС-М не содержит коклюшного компонента и ставится для профилактики двух заболеваний — дифтерии и столбняка. В России препарат изготавливает компания «Микроген» [10].
Врач делает выбор в пользу АДС-М, если у ребенка есть противопоказания к применению вакцины АКДС, если ребенок плохо перенес прививку с коклюшным компонентом или если ребенок не был ревакцинирован АКДС до четырехлетнего возраста.
Благодаря отсутствию коклюшного компонента АДС-М разрешено прививать и взрослых. Препарат используют для ревакцинации против дифтерии и столбняка в возрасте 6–7 и 14 лет, а затем — каждые десять лет. Побочные эффекты у прививки проявляются редко.
В вакцинах АДС-М и АДС нет коклюшного компонента. Они содержат только дифтерийный и столбнячный анатоксины, которые формируют иммунитет от этих двух инфекций. Коклюшный компонент вводят только в детстве, а далее проводят ревакцинацию уже без него — вакцинами АДС-М и АДС. Конкретный препарат подбирают в зависимости от плана вакцинации и наличия вакцин.
В настоящее время все более активно рассматривают вопрос о необходимости введения коклюшного компонента и в более взрослом возрасте, так как мы стали наблюдать увеличение случаев заболеваемости коклюшем.